El mundo sobrepasó los 100 millones de personas contagiadas con COVID-19, las cifras en países como Colombia son escalofriantes. Según Lina María Triana, presidenta de la Asociación Colombiana de Sociedades Científicas, “con las más recientes cifras, en promedio, 562 colombianos se contagian por hora, 9 por minuto y cada 5 minutos muere una persona por el coronavirus”.
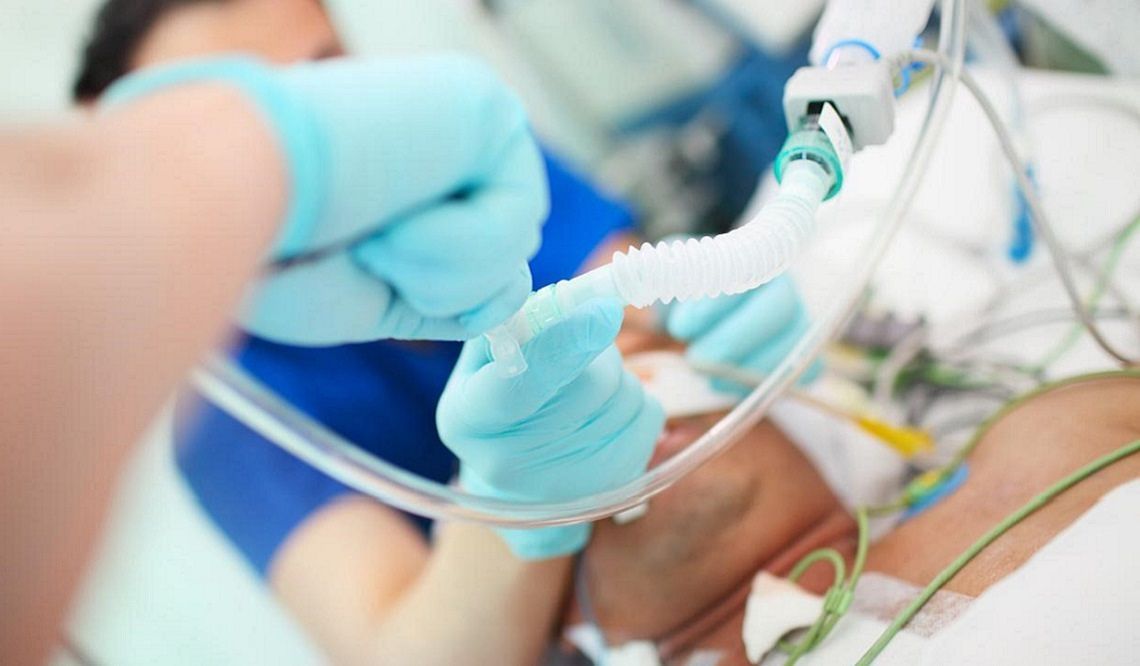
Uno de los procedimientos que se hace a menudo a un paciente grave por COVID-19 en una UCI es intubar y poner un ventilador mecánico. Según la American Thoracic Society, “la ventilación mecánica es un tratamiento de soporte vital. Es básicamente una máquina que ayuda a respirar a una persona cuando no puede respirar naturalmente”, explica.
¿Cómo funciona? “El ventilador se conecta al paciente a través de un tubo (tubo endotraqueal o ET) que se coloca dentro de la boca o la nariz y dentro de la tráquea (intubación). En algunos pacientes se realiza un orificio en el cuello mediante un procedimiento quirúrgico y allí se conecta un tubo (tubo de traqueostomía).
El ventilador sopla gas (aire más oxígeno, según sea necesario) hacia los pulmones del paciente. Puede encargarse del 100% de la respiración o solamente ayudar a la respiración del paciente. Cualquier persona que se encuentre en la UCI con ventilador estará conectada a un monitor que mide la frecuencia cardíaca, la respiratoria, la presión arterial y la saturación de oxígeno.
Un ventilador puede salvar la vida de un paciente, sin embargo, su uso no está exento de riesgos. Tampoco soluciona la enfermedad o lesión primaria, sino que se limita a mantener al paciente con vida hasta que funcionen otros tratamientos. Los médicos siempre tratan de sacar el ventilador lo antes posible”, expone la entidad médica.
Relatos que se leen a diario…
Mientras muchos pacientes están entre la vida y la muerte, el cuerpo médico lucha para que todos se salven. Sin embargo, muchos de ellos lloran y se angustian por ver partir tanta gente, pues detrás de cada víctima había una historia, una vida, una familia…
La historia de Lourdes María Veiga Alegre
Esta enfermera del Hospital Universitario Marqués de Valdecilla, ubicado en Santander, España, publicó en su Instagram la siguiente carta que narra la difícil situación de los pacientes que deben ser intubados a causa del COVID-19:
“Hoy puedo decir que he vivido unos de los peores días desde que soy enfermera de UCI. El médico se dirige a uno nuestros pacientes (de una sala repleta de críticos COVID) para comunicarle que le tenemos que sedar, dormir e intubar para conectar a un respirador. El paciente responde que si no podemos esperar un poco más, y entre llanto veo temor, miedo y lágrimas… Mientras mi compañera Sara y yo intentamos consolarle y darle ánimo, intentando hacer la situación menos dramática, intentamos NO llorar. El paciente asiente depositando toda su confianza en nosotras. Coge su teléfono móvil y llama a su mujer e hijo para despedirse y comunicar el mismo la situación que está viviendo. Al otro lado oigo a una mujer llorar que pasa el teléfono a su hijo. Mientras nuestro paciente entre lágrimas dice: me van a intubar, os quiero mucho a todos. Dile a los niños que los quiero (nietos). Y ahí se acaba toda la conexión que durante unos días horribles ha tenido este paciente con su familia (que no le pueden ni ver).
Dormimos al paciente, durante días, quizás semanas…y a esperar. A esperar que todo lo que se hace frene el avance de esta enfermedad que está siendo tan mortal.
Este es el día a día en la UCICOVID. Hoy alguien ha podido decir a su familia lo que siente y se ha podido despedir. Imaginaros todos aquellos que han muerto o que están luchando como auténticos campeones en una UCI por su vida y que no llegan a tiempo para realizar esta llamada…Un virus que podemos frenar entre todos con responsabilidad. Por que el paciente que hoy ha realizado esta llamada a su casa (que puede que sea su última llamada) ese paciente también puedes ser TÚ o tu padre/madre o tu hermano(a) o tu hij0(a) o tu abuel(a)… Sé inteligente y no te la juegues.
Mientras nosotros (cada vez ya más agotados) seguiremos adelante haciendo lo que más amamos para que dentro de unos días vuelva a verle coger el teléfono de nuevo para llamar a su mujer e hijo y oír decir: me vuelvo a casa con vosotros”.
“Pasé seis días conectado a un respirador. Mi vida no es la misma”
Este paciente, hospitalizado por COVID-19 en Nueva York, relató lo siguiente al Washington Post: “El 16 de marzo me ingresaron al hospital por coronavirus. Tenía todos los síntomas. Lo más grave era fue la dificultad para respirar. Durante los primeros días estuve estable y recibí oxígeno complementario. Una noche empeoré y supe que me conectarían a un respirador. Me acordé lo que mi padre me había dicho: -Más vale que no te conecten a un respirador. La gente no se recupera-.
Mientras las enfermeras me preparaban para intubarme, pensaba en mi esposa e hijo. Me encomendé a Dios… No recuerdo bien el procedimiento. La anestesia me durmió pronto.
La siguiente semana estuve sedado, el respirador hacía el trabajo de mis pulmones. Con el tiempo mis doctores tuvieron que tomar una decisión: desconectarme o no. Dijeron sí. Fue un éxito. Con ayuda del oxígeno complementario volví a respirar por mi cuenta.
Como paciente al que un respirador salvó la vida. Debemos asegurarnos de que todo paciente que requiera uno lo tenga para que la mayoría sobreviva. El comentario pesimista de mi padre refleja una realidad desalentadora: entre 40 y 50% de los pacientes que padecen insuficiencia respiratoria grave que terminan conectados a un respirador, no sobreviven. En la ciudad de Nueva York, en donde estuve hospitalizado, 80% o más de los pacientes con coronavirus que son conectados a un respirador han muerto.
Para los afortunados que sobrevivimos, nuestras vidas no son las mismas. Muchos padecen problemas físicos, mentales y emocionales a largo plazo, como déficit cognitivo, desempleo, padecimientos psicológicos como depresión y trastorno de estrés postraumático. En mi caso, mis pulmones deben regenerar su capacidad. El esfuerzo más mínimo me deja sin aliento. Antes corría maratones, ahora camino en mi habitación o subo las escaleras y me quedo sin aire. No puedo salir a tomar aire fresco a menos que mi esposo me lleve en silla de ruedas. Cuando me baño, no puedo estar de pie todo el tiempo: descanso en un banquito de plástico que tengo en la regadera.
Estar conectado a un respirador me dañó las cuerdas vocales y ahora tengo la voz muy ronca. Mi patólogo del lenguaje es optimista y cree que el daño no será permanente. El tiempo lo dirá. No me quejo. Estoy inmensamente agradecido de estar vivo. Y se lo debo a un respirador.
“A veces me siento responsable de sus muertes”
Nacida en India, Juanita Nittla lleva 16 años trabajando para el Servicio Nacional de Salud británico (NHS, por sus siglas en inglés), como enfermera especializada en cuidados intensivos. Así relató su historia la BBC:
Una mañana, en la segunda semana de abril, los médicos de la UCI le dijeron a Nittla que tendría que poner fin al tratamiento de una paciente con COVID-19. La afectada era una enfermera de unos 50 años y Nittla tuvo que hablar con su hija sobre qué proceso iban a seguir. “Le garanticé que su mamá no estaba sufriendo y que parecía estar tranquila. También le pregunté sobre sus últimos deseos y las necesidades religiosas de su madre”.
El equipo médico tomó una pausa por un momento. Entonces colocó el teléfono al lado de la oreja de la paciente y le pidió a su hija que le hablara.
Siguiendo las peticiones de la familia de la paciente, Nittla reprodujo un video de música específico desde una computadora. Después desconectó el ventilador. “Me senté a su lado en la cama dándole la mano hasta que se murió. Vi las luces parpadeantes en el monitor y el ritmo del corazón alcanzar el cero; apareció la línea plana en la pantalla”, describe.
Después, desconectó los tubos que administraban los medicamentos de sedación. La hija de la paciente no se había percatado del proceso de desconexión y continuaba hablando a su madre a través del teléfono. Con dolor, Nittla recogió el teléfono para comunicarle que ya todo había acabado. “Con la ayuda de un colega, la limpié en la cama, la envolví en una mortaja blanca y la deposité dentro de una bolsa de cadáveres. Puse la señal de la cruz en su frente antes de cerrar la bolsa… Es triste ver a alguien morir solo.
Como enfermera jefe, a veces tiene que suprimir sus propios miedos. “Tengo pesadillas. Me cuesta dormir. Me preocupa contagiarme, lo hablamos entre colegas y todos estamos asustados”, confiesa. Las personas me dicen que no debería estar trabajando. Pero esto es una pandemia y es mi trabajo. Cuando termino el turno pienso en los pacientes que han muerto, pero trato de dejar eso de lado cuando salgo del hospital”, finaliza Nittla.
“No pude despedirme de papá”
Esta es la historia de Andrea López, una joven cristiana que cuenta su historia a la revista H&C.
“Hace cinco meses mi papá se contagió con COVID-19, lo traté en la casa y empeoró. Yo también me contagié. Ambos terminamos en el hospital, él entró 10 días antes que yo. No sabía nada de él hasta que una enfermera me dijo que mi papá estaba en UCI, empeorando y debían intubarlo. No podía hacer nada, también estaba muy mal, casi no podía respirar, mi saturación era pésima. Tomé aliento y con voz ronca y ahogada le dije que intubara a mi papá para salvarle la vida.
Una semana después salí del hospital pero mi papá continuaba en la UCI. No podía hablar con él. Estaba grave, su estado era crítico, el respirador no era suficiente. Después de un mes me dieron la lamentable noticia: mi papito había muerto. Lloré como nunca, me desahogué con Dios. Lo único que ha calmado el dolor durante este tiempo es saber que Él tenía a Dios en su corazón. Sé que descansó y está en el mejor lugar… algún día lo volveré a ver”, concluye Andrea.
Pase lo que pase, fija tu mirada en Dios
No cabe duda que la pandemia es una puerta abierta para compartir el amor de Dios. Aunque el virus se ha llevado a muchos, no es momento de entrar en pánico, tampoco vale la pena esconderse por miedo. ¿Estás enfermo? ¡Habla con Dios! ¿Alguien de tu familia va a morir? ¡Invítalo a que conozca de Dios y que fije su mirada en Él! Nadie conoce su soberanía, solo Dios conoce cuántos días viviremos en esta tierra.
El reconocido pastor y escritor Rick Warren dice al respecto: “No importa cuán frustrante, confusa o aterradora se vuelva esta crisis, el miedo no tiene la última palabra. 1 Juan 4:17b-18 dice: En el amor no hay temor, sino que el amor perfecto echa fuera el temor. Nuestra esperanza se basa en el amor perfecto de Jesucristo, por eso hemos sido llamados a compartir ese amor con el mundo”.
Por: Jennifer Barreto – jennifer.barreto@revistahyc.com
Foto: Archivo particular.